El sistema de salud en Chile: ¿qué puede significar hoy protección social?
10.09.2013
Hoy nuestra principal fuente de financiamiento son nuestros socios. ¡ÚNETE a la Comunidad +CIPER!
10.09.2013

Vea también:
–Más viejos y con más enfermedades crónicas: el nuevo perfil epidemiológico chileno que desborda el sistema de salud
–¿Puede usted elegir una vida sana?
El malestar social en Chile está asociado a una demanda de protección. Los chilenos –ya lo dijo el Informe de Desarrollo Humano PNUD del 2012– no se sienten resguardados en aspectos vitales como la salud y la vejez. Nuestro actual sistema sanitario, altamente privatizado, entrega una protección que depende de la capacidad de pago de cada chileno, por lo que reproduce en la salud las enormes desigualdades que existen en los ingresos. Esto significa que nuestro sistema no protege a la gran mayoría que no puede pagar por protección. El malestar resultante, que se registra también en los sistemas educativos y de pensiones, empuja la actual discusión en torno al “modelo”, cuyo eje se puede resumir en cómo pasar de una sociedad contributiva –donde cada uno recibe de manera proporcional a su aporte– a una sociedad de prestaciones garantizadas, donde todos recibimos una prestación universal, por el solo hecho de ser ciudadanos. Esta discusión nos obliga también a preguntarnos por el sentido que hoy se le puede dar a la idea de “protección social”.
El actual debate chileno sobre salud se ha concentrado, con justa razón, en el financiamiento del sistema. Primero, porque es un hecho que cuando los gobiernos invierten más en programas de protección social, la salud de la población mejora en distintos niveles, comenzando por incrementar la expectativa de vida al nacer y por disminuir las tasas de mortalidad.
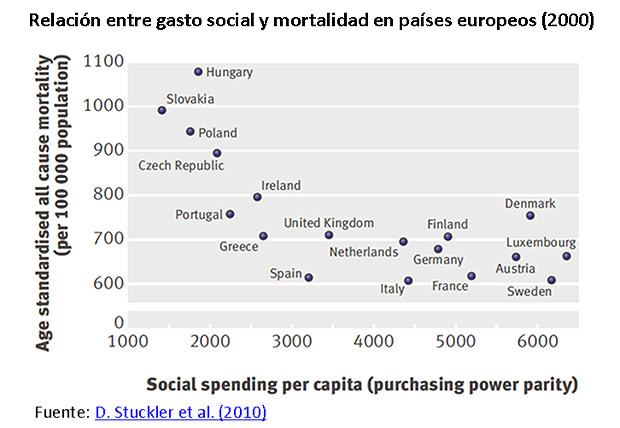
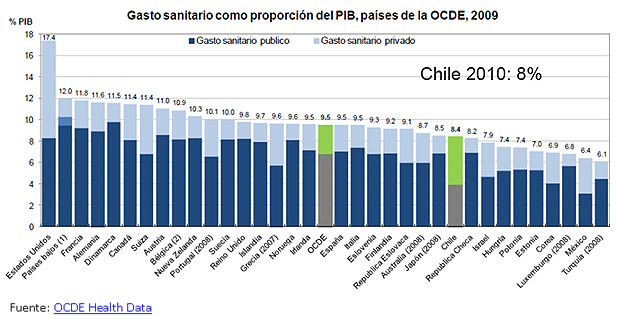
Segundo, porque en Chile el gasto público en salud es muy bajo en relación a los países desarrollados (3,5% del PIB en 2011 para Chile, versus 8% promedio de la OECD). Según la Organización Mundial de la Salud, un país como Chile debiera tener un gasto público en esta área que represente al menos un 6% del PIB. El déficit de gasto público conduce a que gran parte del desembolso recaiga en las familias, lo que genera dos sistemas de salud muy distintos: uno para ricos, jóvenes y sanos, asegurados por ISAPREs y atendidos en el sistema privado, con estándares de país desarrollado; y otro sistema para pobres, viejos y enfermos, asegurados por FONASA y mayoritariamente atendidos en la red pública, donde la calidad es mucho menor.
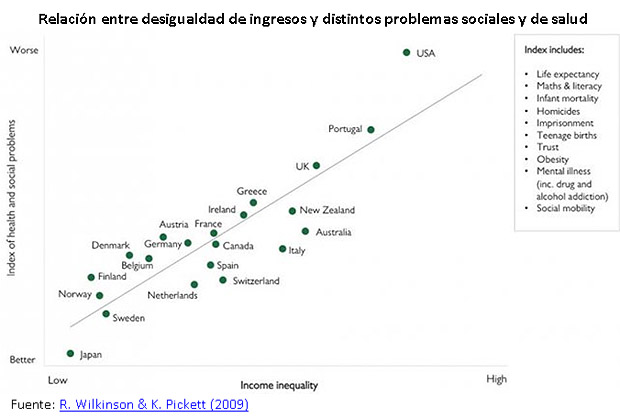
El tercer motivo por el cual el financiamiento ha sido central en de la discusión de salud se debe a que nuestro sistema sanitario se ha construido bajo una lógica “regresiva”, es decir, aumenta las desigualdades existentes tanto por su forma de obtener sus recursos, como por la manera en que estos recursos son usados. De hecho, el esquema de gasto es una de las principales causas de la desigualdad en salud. Ello es un aspecto capital pues la salud de las poblaciones tiende a ser mejor -para todos los grupos sociales- cuando el ingreso se distribuye más igualitariamente. Es por ello que el modo en que se redistribuye la riqueza no es indiferente para la salud de los chilenos.
Finalmente, como se sostuvo en la primera columna de esta serie, el problema del financiamiento es importante porque a nivel mundial el gasto en salud ha tenido un ritmo de crecimiento promedio superior al crecimiento económico de los países, lo cual supondrá una gran carga fiscal al mediano y largo plazo.
Pero la cuestión del financiamiento no puede dejar de lado una pregunta crucial: qué efectos tiene en la sociedad la forma en que se combinan lo privado y lo público. El sistema de salud de los países es en gran medida un reflejo de la arquitectura del Estado social, puesto que el modo en que se recaudan los recursos públicos (carga tributaria progresiva o regresiva) y se gastan (focalización o universalidad) refleja la forma en que se relacionan el Estado, el mercado y sociedad civil. Dicho de otro modo, debemos pensar cómo nuestro sistema de salud se articula con la arquitectura del Estado social o “matriz sociopolítica” del país y cómo ello refleja nuestra manera de “hacer sociedad”.
A fines de los 70’ y comienzos de los 80’ Chile comenzó a construir el modelo económico neoliberal que en gran medida sigue vigente hoy. Las pensiones, la educación y la salud se privatizaron, se redefinió el rol del Estado y las políticas públicas se orientaron según los principios de “subsidariedad” (traspaso de recursos públicos al sistema privado) y “focalización” (políticas públicas destinadas a grupos específicos). Como resultado, Chile tiene hoy un sistema de protección de salud socialmente ineficiente.
Sin embargo, hoy la salud es un lugar privilegiado para repensar qué puede significar “lo público”, la “solidaridad” y la “protección social”.
Se suele olvidar que lo “público” no se reduce a lo estatal, sino que es el espacio que refleja el interés general y el bienestar de todos por sobre los intereses particulares. Asimismo, la “solidaridad” implica que estamos dispuestos a asumir la carga de financiar un sistema del cual todos nos beneficiamos: pobres y ricos, no tan pobres y no tan ricos; es decir, implica que estamos dispuestos a asumir un criterio de compensación de riesgos o una distribución cruzada entre las personas de mayores ingresos y menores riesgos sanitarios hacia las personas de menores ingresos y mayores gastos en salud. Finalmente, la “protección social” no puede estar definida sólo en términos de nivel de gasto, sino sobre todo en función de la manera de producir, distribuir y asegurar un nivel equitativo de bienestar.
La arquitectura de un Estado social puede variar enormemente según le otorguemos mayor responsabilidad al mercado, a las familias o al mismo Estado. De hecho, tanto el Estado como las familias podrían teóricamente absorber las deficiencias del mercado, o el mercado y el Estado compensar los problemas asociados a una estructura familiar en constante transformación. Cuando ninguno de estos espacios está en condiciones de cubrir las deficiencias de los otros, entonces nos encontramos en una crisis del Estado social.
El punto que no se debe olvidar es que existen distintas combinaciones posibles. Por ejemplo, los países escandinavos (Suecia, Dinamarca, Noruega, Finlandia) han construido regímenes socialdemócratas que dan mayor peso al Estado. En Europa continental, países como Francia o Italia, han dado forma a modelos corporatistas que otorgan gran peso al Estado y a las familias, mientras que Estados Unidos ha construido un modelo neoliberal que otorga gran peso al mercado. Es decir, mientras las políticas neoliberales dan una prioridad al mercado, promoviendo una provisión privada y limitando las responsabilidades públicas, el modelo de los países escandinavos y de Europa continental refuerza las políticas de seguridad social y pone el acento en el Estado para minimizar el grado de dependencia del mercado. Se trata entonces de distintas maneras de “hacer sociedad”.
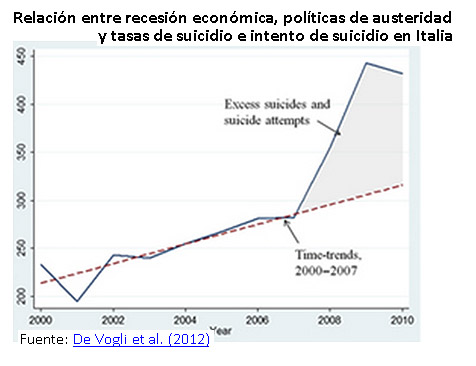
En el contexto de crisis de los sistemas de seguridad social a la europea y con niveles de gasto en salud que aumentan más rápido que el crecimiento del PIB, uno podría argumentar que es mejor destinar la protección social al sector privado, en virtud del principio de que el financiamiento privado sería menos costoso y más eficaz. El problema es que el mercado ofrece una seguridad insuficiente si consideramos los resultados en términos de igualdad, y la opción por el gasto privado reproduce las desigualdades generadas por el mercado. Asimismo, si observamos las políticas de austeridad aplicadas en el contexto de recesión económica que afecta a Europa (bajo el llamado de reducir el tamaño del Estado y reducir el gasto social), vemos que el resultado es no sólo una dificultad para estimular la recuperación de la economía, sino que además aquello que era una crisis económica se transformó en una crisis sanitaria.
Consideremos un ejemplo actual. La recesión y las severas políticas de austeridad económica tuvieron como efecto colateral un aumento considerable de la tasa de suicidios en Italia y Grecia. Ponga ojo: en estos casos el principal problema no es la recesión per se, sino la aplicación de una política de austeridad agresiva.
En definitiva, el caso de los países escandinavos demuestra que un sistema de protección social que pone énfasis en lo público y en una inversión social colectiva favorece una mayor igualdad sin necesariamente producir una crisis fiscal, al mismo tiempo que -como veremos en una próxima columna- favorecen una mejor salud para todos.
Hoy nuestro país ha llegado a un punto del desarrollo que obliga a replantear cómo conjugar crecimiento económico, igualdad y protección para re-equilibrar la ecuación Estado-mercado-sociedad civil. No cabe duda que en esa disputa política e ideológica (que impulsa el tránsito desde una sociedad contributiva a una de prestaciones universales) la construcción de un modelo sanitario de calidad, equitativo y solidario que asegure una salud para todos en un país para todos ocupará cada vez más el centro del debate.